あんどう接骨院には日進市内の多くのスポーツ選手が来院されます。中でも小学生から高校生の競技者が大半です。選手の中には小学生のうちから大人顔負けのテクニックやトレーニングを行っている場合があります。年齢や体格に合わない練習を繰り返し、膝やかかとに痛みが出現し競技を離脱せざるを得ない状況に陥る選手を何度も目にしました。指導者の中には「成長痛だから時間がたてば治る」と話し、競技を継続させることもあるようです。当院はトレーナー兼治療家として「スポーツ障害」と「成長痛」を見極め、選手の状態に合った練習内容の提案を行っています。今回の記事でお子様の身体とスポーツ環境を見直していただくきっかけになればと考えております。ぜひ最後までご覧ください。

はじめに:成長期に見過ごされがちな二つの痛み
成長期にある子どもたち、特にスポーツに打ち込むジュニアアスリートたちは、大人にはない特有の身体的課題に直面します。その代表的なものが、「スポーツ障害」と「成長痛」です。これらの痛みはしばしば混同されがちですが、その原因、症状、そして対処法は根本的に異なります。しかし、一方で、成長期の身体的変化という共通の基盤の上で発症するため、密接な関係性を持っていることも事実です。
本記事では、この二つの痛みの違いと関係性を明確にし、成長期の子どもたちが安全にスポーツを続け、最大限のパフォーマンスを発揮できるよう、接骨院での専門的な視点とケアの重要性について詳しく解説します。

「スポーツ障害」と「成長痛」は違うのね。
具体的にどう違うのかしら?



ここからは「スポーツ障害」と「成長痛」の違いについて
詳しく解説していきます。
スポーツ障害と成長痛の基本を理解する

1. スポーツ障害とは:過度な負担が引き起こす体のSOS
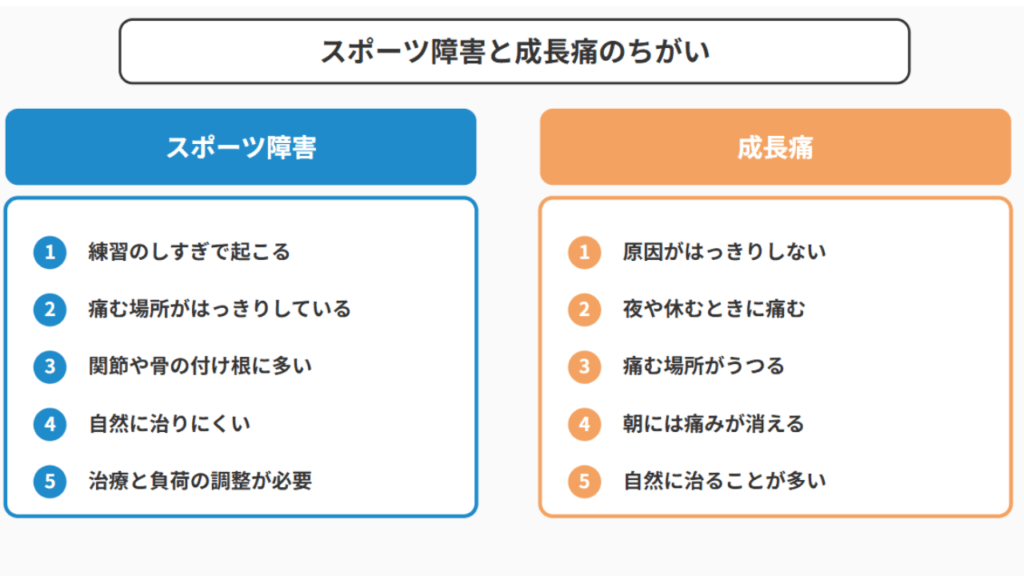
スポーツ障害とは、スポーツ活動によって体の特定部位に繰り返し、あるいは過度に負担がかかることで、組織が損傷したり炎症を起こしたりして生じる慢性の疾患や状態を指します。
主な特徴
- 原因が明確: 特定のスポーツ動作や練習量が原因となり、負荷の増大とともに痛みが増す傾向があります。
- 症状が出やすい部位: 繰り返しの動作により負荷がかかりやすい、関節、腱、骨、筋肉の付着部などに集中します。(例:野球肘、オスグッド・シュラッター病、シンスプリント、疲労骨折など)
- 治療の必要性: 自然に治癒することは少なく、適切な診断と治療、原因となる動作や負荷の調整が必要です。
成長期のアスリートに多い理由:
成長期は、骨の成長スピードに筋肉や腱の柔軟性・強度が追いつかず、相対的に身体のバランスが不安定になりやすい時期です。この状態で大人と同じ、あるいはそれ以上の負荷がかかると、弱い部分にストレスが集中し、スポーツ障害につながりやすくなります。
2. 成長痛とは:病的なものではない、一時的な脚の痛み
成長痛とは、主に3歳から12歳頃の幼児・学童期にみられる、医学的には原因が特定されていない、病的なものではない一時的な脚の痛みを指します。
主な特徴
- 原因が不明確(説は複数): 骨の成長スピードと筋肉・腱の成長の不均衡、日中の活動による肉体的・精神的疲労、心理的なストレスなどが複合的に関与していると考えられています。
- 症状の出現:
- 夕方から夜間、または早朝など、休息時に現れることが多い。
- 痛みの部位は膝、すね、ふくらはぎ、太ももなど、関節ではなく四肢の筋肉や骨の中間部が多い。
- 痛みに波がある: 痛む日と痛まない日があり、朝には痛みが消えていることがほとんど。
- 痛む箇所が移動する。
- 対処法: 患部を優しくマッサージしたり、温めたり、安心させたりすることで改善します。基本的に自然に治癒します。


スポーツ障害と成長痛を分ける境界線:成長期特有の疾患

成長期において、スポーツ障害と成長痛を混同しやすいのは、「骨端症(こったんしょう)」と呼ばれる特定の疾患が存在するからです。これは、骨が成長する際の軟骨部分(成長軟骨帯や骨端核)に、スポーツによる機械的ストレスが過剰にかかることで炎症や損傷が起こるスポーツ障害の一種です。
成長痛と間違われやすい代表的な骨端症
以下の疾患は、その発症時期や部位から、保護者や指導者が安易に「成長痛」と判断してしまいがちな、重大なスポーツ障害です。
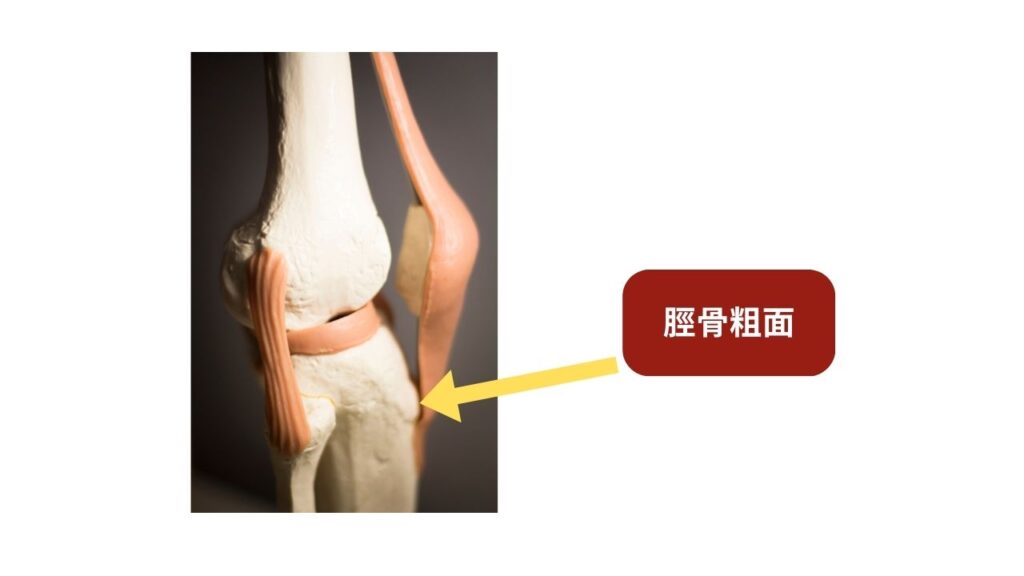
1. オスグッド・シュラッター病(Osgood-Schlatter Disease)
- 発症時期: 10~15歳の成長期(特に男子に多い)
- 部位: 膝の下の脛骨粗面(けいこつそめん)
- 原因: 大腿四頭筋(太ももの前側の筋肉)の過度な収縮力が、その付着部である脛骨粗面の成長軟骨を繰り返し引っ張り続けることで、炎症や突起(出っ張り)が生じる。ジャンプやキック動作の多いスポーツで特に多い。
- 成長痛との違い: 成長痛は休息時に痛むが、オスグッドはスポーツ活動時、特に膝の屈伸動作で痛みが強くなる。押すと痛い(圧痛)、腫れ、出っ張りといった明確な局所的な異常がある。

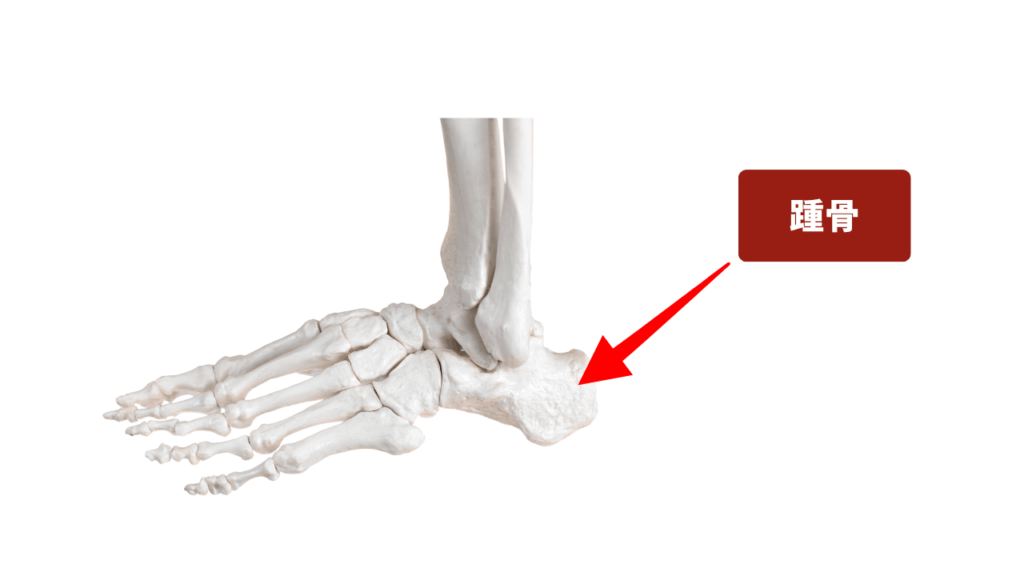
2. セーバー病・シーバー病(Sever’s Disease/踵骨骨端症)
- 発症時期: 8~12歳頃
- 部位: かかとの骨の後ろ側(踵骨(しょうこつ))
- 原因: アキレス腱が付着する踵骨の成長軟骨に、ランニングやジャンプなどの繰り返し負荷がかかることで炎症が生じる。
- 成長痛との違い: 歩行時や走行時に痛みが強く、安静にしていれば痛みはないことが多い。踵を押すと強い圧痛がある。

これらの骨端症は、いずれも「成長軟骨帯」という成長期のデリケートな部位の損傷であり、単なる成長痛として放置すると、慢性化や重症化のリスクがあります。「安静時ではなく、活動時に痛む」「特定の動作で痛む」「患部が腫れたり熱を持ったりしている」場合は、すぐに専門家の診断を受けるべきです。
なお、成長痛と骨端症のような器質的疾患との鑑別は臨床上重要であり、文献においても、成長痛は症状の持続性が短いのに対し、スポーツ障害は運動時痛や限局性圧痛が顕著である点が指摘されています[1]。


スポーツ障害と成長痛の関係性:身体の構造的変化
スポーツ障害と成長痛は異なる病態ですが、それらが発症する背景には、成長期特有の身体の変化という共通の土壌があります。この関係性を理解することが、効果的な予防とケアにつながります。
1. 骨と筋肉の成長スピードの不均衡
成長期には、骨の長さ(長軸方向の成長)が筋肉の成長スピードを上回ることがあります。
- 問題点: 筋肉や腱が引き延ばされた状態(相対的な硬さ)になりやすく、柔軟性が低下します。この状態でスポーツによる大きな負荷がかかると、骨と腱の付着部(アキレス腱と踵骨、大腿四頭筋と脛骨など)に過度な引っ張りストレス(牽引力)が集中し、骨端症などのスポーツ障害を誘発します。
- 成長痛との接点: 成長痛の有力な説の一つである「骨と筋肉の成長のアンバランスによる牽引ストレス」は、スポーツ障害(骨端症)の根本原因と構造的に類似しており、身体が最も不安定な時期であることを示しています。
2. 姿勢や身体の使い方の変化
成長に伴い身長が伸び、体重が増えることで、重心の位置や身体のバランスも変化します。
- 問題点: 適切な体幹の安定性や運動連鎖が確立されないまま、以前と同じ、あるいはより強い負荷でスポーツを行うと、フォームが崩れ、特定の関節や筋肉に代償動作による無理な負荷がかかり、スポーツ障害(シンスプリント、腰椎分離症など)につながります。
- 関係性: 成長痛が治まった後も、この時期に培われた身体の使い方の癖(アライメントの崩れ)が残ると、後のスポーツ障害のリスクを高めます。
3. 神経系の発達と心理的ストレス
成長痛には、日中の活動による肉体的疲労だけでなく、精神的なストレスも関与するとされています。
- 関係性: ジュニアアスリートは、練習や試合のプレッシャー、チーム内での人間関係など、大きなストレスにさらされています。このストレスは自律神経の乱れを引き起こし、痛みの閾値を下げたり、筋肉の緊張を増したりすることで、成長痛のような症状を引き起こしたり、既存のスポーツ障害の痛みを増強させたりする可能性があります。



スポーツ障害と成長痛はいろいろな要因で密接に関係しているのね。
どうやって見分けて治療してもらえばいいの?



一目で見極めるのは難しいかもしれません。
患者様の日常動作・スポーツ歴などを伺い、初めて適切な治療を行うことができます。
ここからはあんどう接骨院が痛みに対してどのようにアプローチをしていくかをご説明します。


接骨院の役割:診断、治療、そして予防
成長期のアスリートが抱える痛みのケアにおいて、接骨院は整形外科医との連携をとりつつ、その特性を活かした重要な役割を担います。
1. 痛みの鑑別:スポーツ障害か成長痛か
接骨院の柔道整復師は、問診と触診、動作分析を通じて、痛みが単なる成長痛なのか、それとも外傷性・慢性のスポーツ障害(骨端症など)なのかを鑑別します。
- 問診のポイント:
- 「いつ痛むか(安静時か、活動時か)」
- 「どこが痛むか(関節か、筋肉の中間か、骨の付着部か)」
- 「スポーツ活動との関連性(練習量や内容の変化)」
- 鑑別の重要性: 特に骨端症が疑われる場合は、接骨院での処置に加え、連携する整形外科での画像診断(X線など)を推奨し、適切な医療機関への受診を促すことが、子どもの将来を守る上で非常に重要です。
2. 症状に合わせた専門的な治療とリハビリテーション
スポーツ障害と診断された場合、接骨院では柔道整復師が以下の治療を行います。
① 急性期の炎症・疼痛管理
- アイシング(RICE処置):炎症を抑え、痛みを軽減。
- 物理療法:超音波や電気治療器などを用い、患部の血行改善と治癒促進を図る。
② 構造的アプローチ
- 手技療法(マッサージ・ストレッチ):硬くなった筋肉や腱(特に成長により緊張している大腿四頭筋や下腿三頭筋)を緩め、骨への牽引ストレスを軽減する。
- アライメント調整:骨盤や脊柱の歪み、足部のアーチの崩れを評価し、全身のバランスを整える。キネシオロジーテーピングやサポーターを用いて患部の負荷を軽減することもある。
③ 運動療法・リハビリ指導
- 体幹トレーニング:不安定になりがちな成長期の身体の軸を安定させ、正しいフォームでの動作を可能にする。
- セルフケア指導:自宅でできる柔軟性向上のためのストレッチ、ウォーミングアップ・クールダウンの正しい方法を指導し、再発予防につなげる。


3. 予防とパフォーマンス向上のためのアドバイス
あんどう接骨院は、痛みが出たときだけでなく、痛みを出さない身体づくりをサポートする役割も担います。
- 負荷管理のアドバイス:成長期は、練習量を急激に増やすこと(オーバーユース)が最大のリスクです。保護者や指導者に対し、適切な休息日の確保や、学年・体力に合った練習プログラムについて具体的なアドバイスを行います。
- 栄養・休養のアドバイス:丈夫な骨と筋肉をつくるための栄養(カルシウム、タンパク質など)の摂取、そして成長ホルモンの分泌を促すための質の高い睡眠の重要性を伝えます。
- フィジカルチェックの提案:定期的な身体の柔軟性や筋力、姿勢のチェックを促し、痛みがなくても障害の予兆を早期に発見・対応できるようにします。




まとめ:痛みを無視しない文化を育む
スポーツ障害と成長痛は、どちらも成長期のアスリートが経験しうる痛みですが、前者は治療と安静を要する病態であり、後者は一時的な生理現象であるという決定的な違いがあります。
重要なのは、これらの痛みを安易に「成長痛」という言葉で片づけず、「身体の訴え」として真摯に受け止めることです。特に、スポーツ活動に伴って痛みが増す場合は、骨端症などのスポーツ障害を強く疑い、早急に接骨院や整形外科などの専門家の診断を受ける必要があります。
当院は、痛みの鑑別から専門的な施術、そして再発予防のための身体づくりまで、成長期のアスリートの健全な成長とパフォーマンスの維持を多角的にサポートする、身近なパートナーです。子どもたちが痛みなく、笑顔で大好きなスポーツを続けられるよう、保護者、指導者、そして医療従事者が連携し、「痛みを無視しない文化」を育むことが、何よりも大切です。
【接骨院でのチェックリスト】
| 症状 | 成長痛の可能性が高い | スポーツ障害(骨端症など)の可能性が高い |
| 痛む時間 | 夕方〜夜間、休息時が多い | スポーツ活動中、または活動直後が多い |
| 痛む場所 | 膝・すね・ふくらはぎなど、筋肉の中間部 | 関節、腱の付着部(膝の下、かかと、肘など) |
| 患部の状態 | 腫れや熱感、圧痛はほとんどない | 腫れ、熱感、特定の場所の強い圧痛、突起がある |
| 対処後 | 優しくマッサージや抱擁で痛みが軽減する | 安静にしないと痛みが軽減しない、悪化する |
最終チェック:安心と未来のための適切な対応
成長期のアスリートが痛みを感じた場合、保護者の方は以下のステップを踏むようにしてください。
- 活動中止と記録: 痛みがある間は無理をさせず、痛みの部位、強さ、発症した状況(練習量など)を記録する。
- 専門家の診断: 痛みが活動時や特定の動作で発生する場合は、迷わず接骨院または整形外科を受診する。
- 身体の評価: 痛みが治まった後も、接骨院などで身体の柔軟性や姿勢をチェックし、痛みの根本原因となった身体のアンバランスを改善するリハビリテーションやトレーニング指導を受ける。
これらの適切な対応が、ジュニアアスリートの健全な成長を支え、未来のスポーツキャリアを守ることにつながります。
参考文献


あんどう接骨院
院長 安藤雅紀(あんどう まさのり)
- 愛知県名古屋市出身(S63年4月21日生まれ)
- 米田柔整専門学校卒業
- 天白区の接骨院にて11年間修業
- 名東区のリハビリデイサービスにて2年間機能訓練指導員として従事
現在”愛知県立日進中学校 男子バスケットボール部外部コーチ”を務める
日進市内ミニバスケットボールチームにトレーナー・コーチとして関わる














コメント